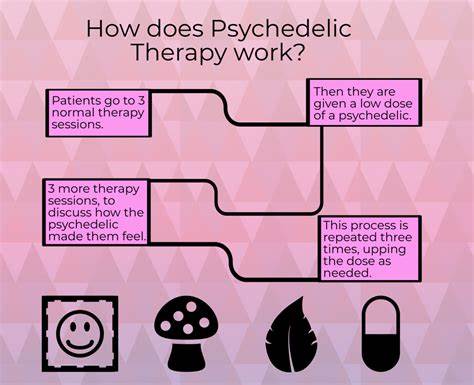
Psychedelika wie Psilocybin, LSD, MDMA oder Ayahuasca sind seit Jahrzehnten Gegenstand intensiver wissenschaftlicher Untersuchungen, insbesondere ihrer vielversprechenden Anwendung bei psychischen Erkrankungen wie Depressionen, posttraumatischer Belastungsstörung (PTBS), Angststörungen und Suchtleiden. Die Forschung hat vielfältige Heilwirkungen dieser Substanzen gezeigt, jedoch besteht eine zentrale Debatte darüber, ob der oft dramatisch wahrgenommene halluzinogene „Trip“ tatsächlich notwendig ist, um diese therapeutischen Vorteile zu erzielen. Diese Frage könnte den Weg für grundlegend neue Behandlungsansätze ebnen und die gesamte psychedelische Medizin revolutionieren. Die klassischen Psychedelika wirken hauptsächlich über die Aktivierung von Serotonin-2A-Rezeptoren (5-HT2A) im Gehirn, was zu Veränderungen in Wahrnehmung, Stimmung und Kognition führt. Diese Aktivierung löst eine komplexe Kaskade neuronaler Prozesse aus, die Halluzinationen, Ego-Auflösung und tiefgreifende Bewusstseinsverschiebungen hervorrufen.
Sichtbare Effekte wie visuelle Verzerrungen, intensive emotionale Erfahrungen oder veränderte Realitätswahrnehmung prägen den „Trip“. Neurobiologisch zeigen Studien, dass psychedelische Substanzen breitflächige Cortical Desynchronisation verursachen und die Kommunikation zwischen verschiedenen Hirnregionen verändern. Diese Neuverdrahtungen im Gehirn werden als Grundlage sowohl der subjektiven halluzinogenen Erfahrungen als auch der therapeutischen Effekte angesehen. Allerdings wird inzwischen hinterfragt, ob die halluzinogene Erfahrung als solcher zwingend für eine Heilung erforderlich ist. Forschende untersuchen alternative Moleküle wie Tabernanthalog (TBG), eine synthetisch hergestellte Analogie von Ibogaine.
Interessanterweise erzeugt TBG in Tiermodellen kaum bis keine halluzinogenen Symptome, zeigt aber ähnliche antidepressiv wirkende Effekte, fördert das neuronale Wachstum und reduziert Suchttendenzen. Diese Erkenntnisse deuten darauf hin, dass ein wesentlicher therapeutischer Faktor von Psychedelika möglicherweise in ihrer Fähigkeit liegt, die Neuroplastizität zu steigern – also die Anpassungs- und Wachstumsfähigkeit des Gehirns – unabhängig von der eigentlichen Halluzination. Auch klinische Studien experimentieren inzwischen mit der Möglichkeit, den psychedelischen Trip direkt zu blockieren. Durch Verabreichung von Substanzen wie Risperidon oder Ketanserin, die die 5-HT2A-Rezeptoren hemmen, wird versucht, den halluzinogenen Effekt bei simultaner Einnahme von Psilocybin oder ähnlichen Wirkstoffen zu unterdrücken. Erste Ergebnisse zeigen, dass gewisse neurobiologische und psychische Verbesserungen auch ohne den vollen halluzinogenen Effekt erzielt werden können.
Dies wirft zugleich philosophische Fragen auf, denn wenn der charakteristische Trip ausbleibt, verliert die Substanz womöglich ihre Einordnung als Psychedelikum und nähert sich eher klassischen Serotonin-Agonisten oder neuroplastogenen Wirkstoffen an. Gleichzeitig zeigen verschiedene Studien, dass die Intensität und Qualität des Trips in vielen Fällen eng mit dem therapeutischen Outcome verknüpft sind. Emotional aufwühlende Erlebnisse, transzendente Einsichten und die temporäre Auflösung des Ich-Gefühls werden oft als entscheidende Katalysatoren für Heilungsprozesse bei Depressionen und Angststörungen beschrieben. Manche Forschungsergebnisse weisen darauf hin, dass gerade diese subjektiven Erfahrungen langfristige psychische Veränderungen fördern, die über neurobiologische Anpassungen hinausgehen. Dagegen finden sich auch Studien, die keinen klaren Zusammenhang zwischen der Trip-Dauer oder -Intensität und der Symptomverbesserung feststellen konnten.
Der Begriff „Psychoplastogen“ gewinnt an Bedeutung. Er beschreibt Substanzen, die die neuronale Plastizität direkt anregen und das Gehirn reorganisieren können. Viele Psychedelika zählen zu dieser Gruppe, doch es ist unklar, ob ihre therapeutische Wirksamkeit zwingend an halluzinogene Zustände gekoppelt ist. Unternehmen wie Delix Therapeutics sind auf dem Weg, nicht-halluzinogene Psychoplastogene zu entwickeln, die einen leichter kontrollierbaren und potenziell in breiterer Bevölkerung einsetzbaren Therapieansatz ermöglichen könnten. Diese Zukunftsperspektive wäre für Patienten mit kontraindizierten Risikofaktoren oder für die Massenanwendung in der psychischen Gesundheitsversorgung höchst attraktiv und bedeutsam.
Auf der anderen Seite entsteht eine ethische Debatte darüber, ob es sinnvoll oder wünschenswert ist, die veränderten Bewusstseinszustände pharmakologisch zu manipulieren oder gar zu steuern. Das Entwerfen gezielter psychedelischer Zustände, etwa durch Medikamente wie MSD-001, könnte Vorteile in der Personalisierung von Behandlungen bringen, wirft aber Fragen zur Autonomie, Authentizität und zum Wesen der Heilung auf. Nicht zuletzt beschäftigt die Gesellschaft, wie man mit subtilen Veränderungen in der Wahrnehmung und Identität verantwortungsvoll umgehen kann. Die Zukunft der psychedelischen Therapie bleibt offen und aufregend. Es wird entscheidend sein, noch gründlicher zu erforschen, wie sich neurobiologische Effekte und subjektive Erfahrungen gegenseitig beeinflussen und ob es ohne tiefgreifende veränderte Bewusstseinszustände gleichwertige therapeutische Ergebnisse gibt.
Konsequenzen ergeben sich nicht nur für den Medikamentenentwicklungsprozess, sondern auch für regulatorische Rahmenbedingungen, ethische Leitlinien und die medizinische Praxis ganz allgemein. Psychedelische Substanzen eröffnen ein neues Kapitel in der Behandlung psychischer Krankheiten, das die Grenzen von rein biochemischen Ansätzen sprengt und den ganzen Menschen – Gehirn und Geist – ins Zentrum stellt. Das Verständnis, ob der halluzinogene Trip unentbehrlich ist oder verzichtbar bleibt, wird maßgeblich dazu beitragen, wie diese Zukunft gestaltet wird. Die Balance zwischen Heilung durch neuroplastische Anpassung und Heilung durch bewusst erlebte Erfahrungen wird weiterhin Gegenstand intensiver Forschung und Diskussion sein. In jedem Fall sind Psychedelika mehr als nur Medikamente.
Sie sind Fenster in neue Bewusstseinswelten, die sowohl therapeutische Türen öffnen als auch komplexe Fragen zu Identität, Wahrnehmung und menschlichem Erleben aufwerfen. Die Wissenschaft steht erst am Anfang eines spannenden Weges, der unser Verständnis von Geist, Krankheit und Heilung fundamental verändern könnte.