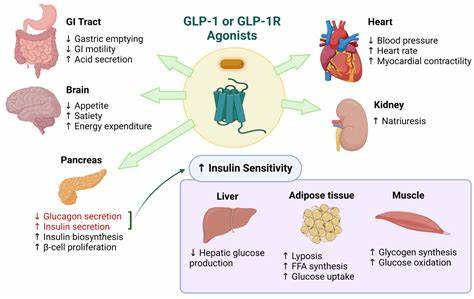
Die Medizinwelt hat in den vergangenen Jahren eine bemerkenswerte Entwicklung bei der Behandlung von Diabetes und Adipositas erlebt, die maßgeblich von einer Gruppe von Medikamenten geprägt wird, die als GLP-1-Rezeptor-Agonisten bekannt sind. Diese Medikamente, deren Geschichte und Wirkmechanismen faszinierende Einblicke in die moderne Pharmakologie bieten, sind nicht nur aufgrund ihrer Wirksamkeit im Fokus – auch die Dynamik des Marktes, regulatorische Veränderungen und technologische Innovationen tragen zur anhaltenden Aufmerksamkeit bei. Die GLP-1-Saga setzt sich fort, mit spannenden Fortschritten und einigen Herausforderungen, die für Patienten, Ärzte und die Pharmaindustrie gleichermaßen relevant sind. GLP-1, kurz für Glucagon-like Peptid-1, ist ein körpereigener Wirkstoff, der die Insulinproduktion fördert und gleichzeitig den Appetit zügelt. Seit der Entwicklung der ersten GLP-1-Agonisten wie Exenatid hat sich dieser Wirkstoff Stoff zur Behandlung von Typ-2-Diabetes und Übergewicht zu einem medizinischen Durchbruch entwickelt.
Medikamente wie Semaglutid, bekannt unter den Handelsnamen Ozempic und Wegovy, haben die Standards für Blutzuckerkontrolle und Gewichtsreduktion neu definiert. Das enorme Interesse und die Nachfrage haben aber auch Herausforderungen mit sich gebracht, unter anderem Engpässe in der Lieferkette, die wiederum regulatorische Maßnahmen beeinflusst haben. Eine jüngste, bedeutende Entwicklung ist die offizielle Beendigung des Status von Medikamentenknappheit bei GLP-1-Präparaten, die zuvor als begrenzt verfügbar galten. Dieser Wandel hat weitreichende Konsequenzen, insbesondere für Apotheken, die pharmazeutische Wirkstoffe bislang für individuelle Rezepturen herstellten. Die Regulierung schließt nun Schlupflöcher, die compounding Apotheken genutzt hatten, um Alternativen anzubieten.
Pharmaunternehmen reagieren darauf mit verstärkter Rechtsprechung, wie etwa die Klage von Eli Lilly gegen Telemedizin-Anbieter, welche zuvor Wirkstoffe über solche Apotheken bezogen hatten. Diese Entwicklungen zeigen klar, dass der Markt sich weiter professionalisiert und reguliert, was auch Auswirkungen auf die Patientenversorgung hat. Patienten müssen sich an eine veränderte Verfügbarkeit gewöhnen, die manchen weniger Flexibilität bietet. Die Konkurrenzsituation in der GLP-1-Klasse hat in den letzten Jahren ebenfalls Fahrt aufgenommen. Während Novo Nordisk mit Semaglutid den Durchbruch schaffte und sich eine Führungsrolle sicherte, nimmt Eli Lilly mit Tirzepatid zunehmend Marktanteile ein.
Letzteres Medikament unterscheidet sich durch seine duale Wirkweise. Tirzepatid agiert nicht nur als GLP-1-Rezeptor-Agonist, sondern auch als Agonist am GIP-Rezeptor (gastrischer inhibitorischer Polypeptid-Rezeptor). Diese einzigartige Kombination führt zu einer höheren Effizienz bei der Blutzuckerregulierung und Gewichtsreduktion. Allerdings berichten einige Patienten über stärkere Nebenwirkungen, was die Abwägung zwischen Nutzen und Risiken noch wichtiger macht. Die starke Verkaufsperformance von Tirzepatid verdeutlicht den Bedarf an möglichst wirksamen Therapien, die gleichzeitig den Patientenkomfort nicht vernachlässigen.
Die wahre Revolution jedoch könnte mit der Einführung von oral verfügbarem GLP-1-basiertem Medikamenten bevorstehen. Traditionell werden GLP-1-Rezeptor-Agonisten über Injektionen verabreicht, was bei vielen Patienten als belastend empfunden wird. Die Entwicklung von kleinen Molekülen, die oral eingenommen werden können, stellt deshalb einen spannenden Fortschritt dar. Die Herausforderung dabei liegt darin, dass viele Peptidrezeptoren wie der GLP-1-Rezeptor schwer mit kleinmolekularen Wirkstoffen ansprechbar sind. Dennoch haben Unternehmen gezeigt, dass dieser Weg möglich ist, nicht zuletzt dank Fortschritten in der Wirkstoffentwicklung und einem besseren molekularen Verständnis der Rezeptorbindung.
Ein Beispiel dafür ist Pfizer mit dem Wirkstoff Danuglipron. Trotz anfänglicher Erfolge musste Pfizer die Entwicklung wegen Sicherheitsbedenken, insbesondere einer möglichen Leberschädigung, einstellen. Solche Rückschläge zeigen, dass pharmazeutische Innovationen niemals geradlinig verlaufen und große Investitionen mit Risiken verbunden sind. Gleichzeitig sitzt Eli Lilly mit Orforglipron komfortabler im Sattel: Der orale GLP-1-Agonist erzielte in Phase-III-Studien überzeugende Ergebnisse, vergleichbar mit denen von Semaglutid-Injektionen, und zeigte keine Hinweise auf Leberschäden. Diese Fortschritte könnten Eli Lilly einen entscheidenden Wettbewerbsvorteil sichern und gleichzeitig die Therapielandschaft für Patienten revolutionieren.
Die Börsenreaktionen auf diese Nachrichten, sowohl bei Novo Nordisk als auch bei kleineren Wettbewerbern, spiegeln die Dynamik des Marktes wider. Neben dem offensichtlichen Nutzen bei Diabetes und Adipositas rückt zunehmend das Potenzial der GLP-1-Agonisten im Hinblick auf das Verhalten und neurologische Effekte in den Fokus. Erste, kleinere Studien deuten darauf hin, dass diese Medikamente auch den Konsum von Alkohol, Tabak und anderen Suchtstoffen beeinflussen könnten. Jedoch basieren diese Erkenntnisse vor allem auf Untersuchungen mit älteren Wirkstoffen wie Exenatid, der nicht die gleiche Wirksamkeit wie die aktuellen Präparate aufweist. Große Studien, die diese möglichen Verhaltensänderungen mit den modernen GLP-1-Agonisten unter kontrollierten Bedingungen erforschen, sind derzeit im Gange und könnten in naher Zukunft interessante neue Therapieansätze eröffnen.
Diese erforschten Nebenwirkungen könnten letztlich eines der spannendsten Kapitel in der Geschichte der Incretin-basierten Therapien werden. Die weitreichenden gesundheitlichen und sozialen Auswirkungen von Diabetes und Übergewicht machen die Weiterentwicklung von Behandlungsmöglichkeiten unerlässlich. GLP-1-Agonisten zählen dabei zu den wenigen Klassen von Medikamenten, die sowohl eine nachhaltige Gewichtsreduktion als auch eine signifikante Verbesserung der Blutzuckerwerte erzielen. Nebenwirkungen, Kosten und Verfügbarkeit bleiben jedoch wesentliche Herausforderungen. Zudem erfordert die rasante Entwicklung technischer Neuerungen wie beispielsweise oraler Präparate eine ständige Anpassung von Vorschriften, Versorgungssystemen und ärztlichen Leitlinien.