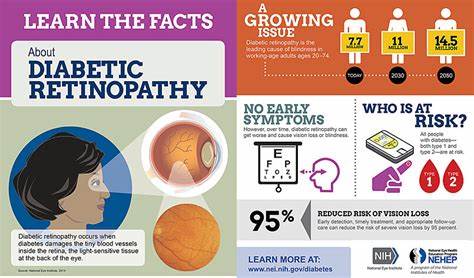
Die diabetische Retinopathie stellt eine der bedeutendsten Komplikationen von Diabetes mellitus dar und ist weltweit eine führende Ursache für Erblindung bei Erwachsenen. Früherkennung und rechtzeitige Behandlung sind entscheidend, um das Fortschreiten dieser Erkrankung zu verhindern und das Sehvermögen der Betroffenen zu erhalten. In den letzten Jahren hat sich die Kombination aus nicht-mydriatischer digitaler Retinographie und künstlicher Intelligenz (KI) als vielversprechender Ansatz etabliert, um die Screening-Prozesse effizienter, zugänglicher und genauer zu gestalten. Nicht-mydriatische digitale Retinographie bezeichnet eine Bildgebungstechnik, bei der das Augeninnere fotografisch dokumentiert wird, ohne dass zuvor die Pupille mittels spezieller Augentropfen erweitert wird. Dies ist besonders vorteilhaft, da die Untersuchung für die Patienten weniger belastend ist und problemlos in verschiedenen ärztlichen und ambulanten Einrichtungen durchgeführt werden kann.
Zudem erhöht sich dadurch die Akzeptanz des Screenings, was wiederum zu einer größeren Erreichbarkeit von Risikopatienten führt. Die Herausforderung bei der nicht-mydriatischen Technik liegt jedoch darin, dass die Bildqualität und das Sichtfeld manchmal eingeschränkt sein können. Hier setzt die künstliche Intelligenz an, indem sie mittels Deep-Learning-Algorithmen Augenbilder automatisch analysiert und diabetische Veränderungen erkennt. Durch das Training an großen Datensätzen lernen diese Systeme, typische Anzeichen von Retinopathie, wie Mikroaneurysmen, Blutungen und Exsudate, mit hoher Sensitivität zu detektieren. Untersuchungen zeigen, dass KI-gestützte Software in der Lage ist, in der Diagnostik eine Sensitivität von bis zu 100 Prozent zu erreichen, während die Spezifität stärker variiert.
Dies bedeutet, dass die KI nahezu alle relevanten Fälle erkennt, wobei die Wahrscheinlichkeit falsch-positiver Ergebnisse unterschiedlich sein kann. Der wichtige Punkt ist, dass durch automatisierte Erstbewertungen eine erhebliche Entlastung für Augenärzte erzielt wird, da nur verdächtige Befunde dann einer fachärztlichen Überprüfung zugeführt werden. Darüber hinaus ermöglicht die Integration von KI-Systemen in nicht-mydriatische Retinographieprogramme eine kontinuierliche Verbesserung der Screening-Qualität. Die digitalen Aufnahmen können jederzeit erneut ausgewertet werden, was gerade bei Verlaufskontrollen von Vorteil ist. Auf diese Weise lassen sich Veränderungen im Krankheitsbild frühzeitig erkennen und schneller Interventionen einleiten.
Ein zusätzlicher Vorteil liegt in der Möglichkeit, Screening auch in ländlichen oder unterversorgten Regionen anzubieten, wo es oft an spezialisierten Fachärzten mangelt. Mobile Einheiten mit nicht-mydriatischer Kamera und KI-Software können so zu einer Demokratierung der Augenmedizin beitragen und Ungleichheiten im Gesundheitszugang abbauen. Trotz der vielversprechenden Resultate gibt es aktuelle Herausforderungen, die eine breite Implementierung der KI-Technologie im retinalen Screening noch verzögern. Dazu gehören die Variabilität der verwendeten KI-Modelle sowie der Kamerasysteme, die Qualität und Heterogenität der Trainingsdaten und die Notwendigkeit validierter klinischer Studien zur Sicherheit und Wirksamkeit. Experten betonen zudem die Bedeutung datenrechtlicher Aspekte, da bei der Verarbeitung von Augendaten der Schutz der Privatsphäre und die Einhaltung nationaler sowie internationaler Datenschutzstandards gewährleistet sein müssen.
Forschung und Entwicklung konzentrieren sich inzwischen darauf, KI-Algorithmen zu standardisieren und auf verschiedene Kameramodelle anzupassen. Ebenso spielt der Ausbau von robusten, multimodalen Datensätzen eine zentrale Rolle, um die Algorithmen gegen unterschiedliche Bildqualitäten und ethnische Varianten des Patientenmaterials zu trainieren. Ziel ist es, Systeme zu schaffen, die universell einsetzbar sind und gleichzeitig regionale Besonderheiten des Datenmaterials berücksichtigen. Die Aufnahme von KI-Tools in nationale und internationale Empfehlungen für das diabetische Screening zeigt den wachsenden Stellenwert dieser Technologien im klinischen Alltag. Kliniker und Gesundheitspolitiker sind gefordert, Leitlinien kontinuierlich anzupassen, um den Nutzen digitaler Innovationen voll ausschöpfen zu können, ohne die Patienten- und Datensicherheit zu vernachlässigen.