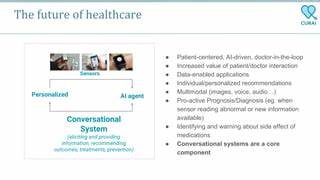
Die Medizin erlebt durch den Einsatz künstlicher Intelligenz (KI) und moderner Datenanalyseverfahren eine tiefgreifende Transformation. Besonders im Bereich der Onkologie bieten innovative KI-gestützte Ansätze neue Möglichkeiten zur Verbesserung von Diagnose, Prognose und Therapieverlauf. Ein besonders zukunftsweisendes Konzept ist die Kombination multimodaler Datenquellen mit ärztlicher Expertise in einem sogenannten Doctor-in-the-Loop System. Diese Herangehensweise gewährleistet nicht nur eine erhöhte Genauigkeit in der Vorhersage von Krankheitsergebnissen, sondern auch eine nachvollziehbare und klinisch relevante Interpretation der Resultate. Ein beeindruckendes Beispiel hierfür ist das neue Framework zur Vorhersage des pathologischen Ansprechens bei Patienten mit nicht-kleinzelligem Lungenkarzinom (NSCLC), einem der häufigsten und tödlichsten Lungenkrebsarten weltweit.
Die Herausforderung beim nicht-kleinzelligen Lungenkarzinom besteht darin, das individuelle Ansprechen auf neoadjuvante Therapien vorab möglichst präzise zu prognostizieren. Traditionelle Methoden, bei denen entweder nur klinische Parameter oder einzelne bildgebende Verfahren ausgewertet wurden, stoßen oft an ihre Grenzen. Radiomics-Modelle, die aus Bilddaten numerische Merkmale extrahieren, sowie rein unimodale Deep-Learning-Modelle zeigen zwar Fortschritte, können aber durchaus noch nicht alle relevanten Informationen umfassend erfassen. Genau an dieser Stelle setzt das multimodale Doctor-in-the-Loop Framework an, indem es klinische Daten und medizinische Bildinformationen intelligent kombiniert und dabei durch die Einbindung von Ärzten gezielt auf klinisch relevante Regionen fokussiert. Die Grundidee hinter multimodalen Ansätzen ist, die Stärken unterschiedlicher Datenquellen zu vereinen.
Klinische Informationen wie Patientenalter, Tumorstadium und Begleiterkrankungen ergänzen sich dabei mit bildgebenden Daten wie CT-Scans, die tiefgehende Einblicke in die Tumorstruktur und -dynamik bieten. Im vorgestellten Framework erfolgt die Fusion dieser Datenquellen nicht einfach auf einer Ebene, sondern mittels einer sogenannten Intermediate Fusion Strategie. Diese ermöglicht es, die Interaktion zwischen Klinik- und Bilddaten effizienter und kontextsensitiver zu gestalten, wodurch die Modellleistung signifikant verbessert wird. Ein wesentliches Merkmal, das das Framework von herkömmlichen Ansätzen unterscheidet, ist der Doctor-in-the-Loop Aspekt. Dabei wird die ärztliche Expertise nicht nur im Nachhinein zur Validierung der Ergebnisse genutzt, sondern aktiv in den Trainingsprozess des KI-Modells eingebunden.
Das bedeutet, dass Ärzte direkt Guidelines, Annotationen oder Prioritäten setzen können, welche Merkmale oder Regionen der Lunge besonders beachtet werden sollen. Die KI lernt also iterativ, den Fokus von allgemeinen Arealen langsam auf spezifische Läsionen und pathologische Befunde zu verfeinern. Dies erhöht nicht nur die Trefferquote bei der Vorhersage, sondern verbessert auch die Nachvollziehbarkeit der Entscheidungskriterien – ein entscheidender Faktor für die Akzeptanz in der klinischen Praxis. Die erzeugten Modelle zeigen dadurch eine signifikant erhöhte Genauigkeit bei der Prognose des pathologischen Response Grades, was für die Therapieplanung und Risikobewertung von hoher Bedeutung ist. Zudem erzeugt das System automatisch erklärbare Ergebnisberichte, die durch transparente Visualisierungen die wesentlichen Einflussfaktoren für das Therapieansprechen hervorheben.
Ärzte erhalten so nicht nur eine Vorhersage, sondern auch ein tiefes Verständnis für die jeweiligen Patientenfaktoren, wodurch gemeinsame Entscheidungen mit Patienten fundierter getroffen werden können. Die aktuelle Studie, die Mitte 2025 veröffentlicht wurde, zeigt zudem, dass dieser multimodale und klinisch geführte Ansatz die Limitationen bisheriger Modelle überwindet. Der Einsatz von Deep-Learning-Algorithmen in Kombination mit erklärbaren KI-Techniken ist ein bedeutender Schritt hin zu einem vertrauenswürdigen medizinischen Assistenzsystem. In der Praxis könnte dies dazu beitragen, unnötige invasive Eingriffe zu vermeiden, Therapien individueller zu gestalten und dadurch die Überlebensraten zu verbessern. Besonders bemerkenswert ist, dass dieser Ansatz nicht auf Lungenkrebs beschränkt bleiben muss.
Die Prinzipien der multimodalen Datenintegration, erklärbaren KI und ärztlichen Interaktion lassen sich auf vielfältige Krankheitsbilder und therapeutische Fragestellungen übertragen. Damit öffnet sich ein neues Kapitel in der personalisierten Medizin, in dem computerbasierte Systeme und menschliches Fachwissen Hand in Hand arbeiten. Die Zukunft der Krebsbehandlung wird zunehmend von solchen intelligenten Hybridlösungen geprägt sein. Forschungen in diesem Bereich verdeutlichen, dass die bloße Automatisierung medizinischer Prozesse nicht ausreicht. Erst die Kombination aus modernster Technologie und einem tiefen klinischen Verständnis schafft die Voraussetzungen für Medizin, die sowohl präzise als auch vertrauenswürdig agiert.